Хирургия при раке толстой и прямой кишки
Что такое колоректальная раковая хирургия?
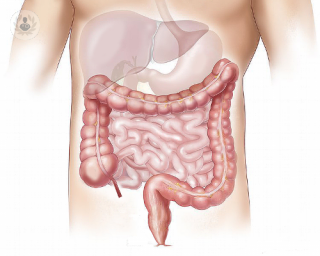
Колоректальный рак, также известный как рак кишечника, является раком толстой кишки (толстой кишки). Толстая кишка составляет конец пищеварительного тракта, и рак обычно начинается как кластер клеток, называемых полипами. Не все полипы являются злокачественными, поэтому важно внимательно следить за ними и удалять их до того, как они станут раковыми.
Колоректальная хирургия рака включает удаление раковой части толстой кишки, которая известна как колэктомия. В зависимости от того, на какой стадии находится рак , хирургическое вмешательство может варьироваться от минимально-инвазивного удаления полипов до удаления как толстой кишки, так и прямой кишки. В зависимости от типа операции будет использоваться местная или общая анестезия.
Если колоректальный рак выявляется на ранней стадии, хирургическое лечение часто может вылечить рак и предотвратить его возвращение, однако это не всегда возможно. Хирургия часто сочетается с другими видами лечения, такими как химиотерапия и лучевая терапия.
Что вызывает колоректальный рак?
Точные причины колоректального рака неизвестны, однако существуют связанные факторы риска, которые могут увеличить вероятность его развития. К ним относятся:
- Возраст - люди старше 60 лет с большей вероятностью будут диагностированы с колоректальным раком.
- Семейная история - если прямой родственник имеет колоректальный рак, увеличивается вероятность развития колоректального рака.
- Курение и алкоголь
- Диета - свидетельство показало, что диеты, содержащие большие порции красного мяса, имеют повышенный шанс развития колоректального рака.
- тучность
- Расстройства пищеварения - люди, хронически страдающие от таких заболеваний, как болезнь Крона, чаще страдают от колоректального рака.
- Генетические условия - есть генетические синдромы, которые увеличивают количество сформированных полипов, увеличивая вероятность того, что эти полипы станут раковыми с течением времени. Эти синдромы называются семейным аденоматозным полипозом (FAP) и наследственным неполипозным колоректальным раком (HNPCC).
Что делает операция?
Хирургия ранней стадии колоректального рака обычно включает удаление небольшого участка толстой кишки. Это называется локальным иссечением.
Однако, если рак распространился на окружающие мышцы, необходимо удалить целый участок толстой кишки. Это называется колэктомией. Коллегии могут выполняться следующими способами:
- Лапароскопически - специальный инструмент управляется камерами через небольшие разрезы в животе.
- Роботологически - операция по замочной скважине, выполняемая специальным роботизированным инструментом.
- Открытая операция - большой разрез делается в брюшной полости, так что часть толстой кишки может быть удалена.
В то время как операция проводится, обычно также удаляются соседние лимфатические узлы и будут проверены на наличие рака. Во время колэктомии хирург снова подключит здоровые части толстой кишки. Если они не могут быть повторно подключены, то хирург должен будет провести операцию стомы. Это отвлекает фекалии от толстой кишки до отверстия в животе и в мешок для стула, который установлен на отверстие. Стома будет либо временным, либо постоянным, в зависимости от того, насколько хорошо толстая кишка заживает после операции.
Как подготовиться к операции
В зависимости от типа операции вам может потребоваться соблюдать специальную диету перед операцией или опорожнить кишечник. В день операции вы не сможете есть или пить. Обычно до операции вам назначают дозу антибиотиков для предотвращения возможности заражения.
Если у вас будет стома, тогда вы встретите специалиста по стоме, чтобы объяснить, как они работают.
Послеоперационный уход
Сразу после операции, команда по уходу попытается заставить вас двигаться, чтобы предотвратить свертывание крови. Обычно возникает ожидание боли и тошноты. Пациенты обычно могут вернуться домой примерно через три-семь дней после операции, и будет назначена регистрация проверки, чтобы обсудить выздоровление и любое дальнейшее лечение.